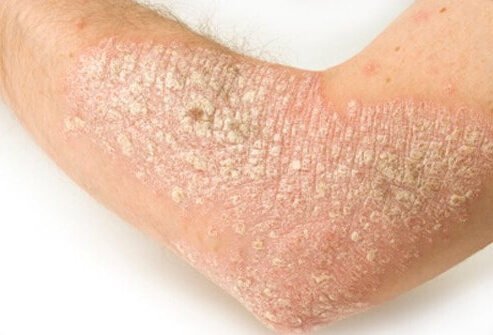
 De chronische auto-immuunziekte psoriasis komt voor bij ongeveer 3% van alle Nederlanders. Deze aandoening zorgt ervoor dat huidcellen veel sneller dan normaal worden aangemaakt. Deze snelle aanmaak en het niet voldoende kunnen rijpen van deze huidcellen zorgt voor schilfers op de huid. In tegenstelling tot wat veel mensen denken is psoriasis niet in eerste instantie een huidprobleem, maar een ontregeling in het immuunsysteem.
De chronische auto-immuunziekte psoriasis komt voor bij ongeveer 3% van alle Nederlanders. Deze aandoening zorgt ervoor dat huidcellen veel sneller dan normaal worden aangemaakt. Deze snelle aanmaak en het niet voldoende kunnen rijpen van deze huidcellen zorgt voor schilfers op de huid. In tegenstelling tot wat veel mensen denken is psoriasis niet in eerste instantie een huidprobleem, maar een ontregeling in het immuunsysteem.
Wat is psoriasis?
Normaal gesproken duurt de opbouw van huidcellen redelijk lang. Ze worden diep in de huid aangemaakt, en groeien als het ware vanzelf naar de oppervlakte van de huid. Uiteindelijk vallen die huidcellen van je lichaam af. De lengte van de levenscyclus van een enkele huidcel is slechts 1 maand. Bij psoriasis is de aanmaak van huidcellen énorm snel waardoor huidcellen niet voldoende tijd krijgen de volledige levenscyclus te doorlopen. Ze vallen dus niet van de huid, wat zorgt voor ophoping van huidcellen. Deze ophoping van schilfers zien er haast uit als schubben. Vaak gaat deze schilfervorming ontsteken wat zich uit in rode vlekken welke kunnen barsten en zelfs bloeden.
De aandoening komt vaak tot uiting op de gewrichten. Denk hierbij aan ellebogen en knieën. Andere veelvoorkomende plaatsen zijn:
- Hoofdhuid
- Handen
- Nek
- Gezicht
Oorzaken psoriasis
Er is geen exacte oorzaak vast te stellen voor psoriasis. Er zijn echter sterke vermoedens dat de volgende problemen ten grondslag liggen aan deze aandoening:
- Diabetes type 2
- Darmaandoeningen zoals coeliakie / gluten intolerantie
- Hart & vaatziektes
- Arthritis psoriatica
Soorten psoriasis
Er zijn een vijftal verschillende soorten psoriasis te onderkennen:
Plaque psoriasis
Plaque psoriasis staat ook wel bekend als psoriasis vulgaris. Het is de meest voorkomende vorm van deze aandoening. De schatting is dan ook dat ongeveer 80% van de mensen met psoriasis lijdt aan deze variant. Kenmerkend voor plaque psoriasis zijn witte schilfers op rode vlekken.
- De ‘schubben’ veroorzaakt door psoriasis contrasteren duidelijk van de onaangetaste huid.
- Er zijn zilver-witte schilfers zichtbaar
- De schilfers ‘groeien’ op een duidelijke rode vlek
- Krabben aan de schilfers zorgt ervoor dat deze loslaten. Er kunnen bloeddruppels vormen.
We vinden plaque psoriasis vaak terug op hoofdhuid, knieën en ellebogen.
Psoriasis guttata
Psoriasis guttata vinden we veel terug bij kinderen en veroorzaakt roze vlekjes op diverse plekken. Psoriasis guttata vinden we voornamelijk terug op de romp, armen en benen. Het is een vrij milde vorm van psoriasis. De vlekken zijn nooit bijzonder dik of aanwezig, wat bijvoorbeeld wel het geval is bij plaque psoriasis.
Psoriasis pustulosa
Deze vorm van psoriasis zien we vaker terug bij volwassenen. Het is een acute vorm van psoriasis die witte blaren veroorzaakt. Deze blaren zijn gevuld met pus. Pustulaire psoriasis vinden we vaak terug op de handen en voeten.
Psoriasis inversa
Psoriasis inversa (ook wel inverse psoriasis) uit zich in rode, glanzende huid die ontstoken is. De inversa variant vinden we vaak terug onder de oksels of borsten. Ook de lies en huidplooien in en rondom geslachtsorganen zijn een locatie waar psoriasis inversa voorkomt.
Erythrodermische psoriasis
De meest zeldzame vorm van psoriasis en ook de meest ernstige vorm; hij is namelijk levensbedreigend. Grote delen van het lichaam zijn bedekt met rode vlekken en schilfers. Bij erythrodermische psoriasis komt vaak ook koorts voor. Het is dan ook noodzakelijk om een huisarts te bezoeken bij deze vorm.
Symptomen van psoriasis
Je hebt wellicht al een redelijk idee hoe psoriasis er precies uitziet. Voor de volledigheid de symptomen nog een keertje op een rij:
- Rode, verhoogde en vaak ontstoken plekken op de huid
- Schilfers die haast schubachtig aandoen, in zilveren of witte kleuren
- Gebarsten droge huid
- Gewrichten pijnlijk en/of gezwollen
- Pijn rondom psoriasis plekken
De symptomen van de aandoening verschillen van persoon tot persoon. Over het algemeen bestaat er een cyclus voor deze symptomen. Na een aantal dagen/weken van zeer heftige symptomen verdwijnen deze weer. Enkele weken later steken ze weer de kop op, soms heftiger dan daarvoor. Het kan ook voorkomen dat de symptomen voor langere tijd wegblijven. Het ontbreken van symptomen voor een langere periode betekent echter niet dat je genezen bent. De aandoening kan weer terugkomen door een psoriasis trigger zoals stress.
Is psoriasis besmettelijk?
Psoriasis is niet besmettelijk. De aangetaste huid kan gewoon aangeraakt worden zonder problemen.
Psoriasis behandelen
Er is geen pil die ervoor zorgt dat psoriasis nooit meer terugkomt. De behandelingen zijn in te delen in drie verschillende categorieën:
Plaatselijke behandeling
Bij een plaatselijke behandeling van psoriasis wordt er crèmes aangebracht op de psoriasis. Deze vorm van behandelen wordt meestal gecombineerd met lichttherapie en medicatie. De volgende crèmes worden het vaakst gebruikt voor plaatselijke behandeling:
- Corticosteroïden
Dit middel wordt het vaakst toegepast bij milde tot matige varianten van psoriasis. Ze werken ontstekingsremmend en verlichten eventuele jeuk, Voor het gezicht worden vaak mildere corticosteroïden gebruikt. Moeilijker te behandelen gebieden zoals knieën en ellebogen worden meestal ingesmeerd met een krachtigere crème. Lang gebruik van dit soort crèmes is niet goed voor de huid. De plaatselijke behandeling met corticosteroïden pas je dan ook toe wanneer de symptomen het heftigst zijn. - Vitamine D crème
Het aanbrengen van vitamine D op de huid remt de aanmaak van nieuwe huidcellen. Zeer geschikt voor milde tot matige psoriasis. - Calcineurineremmers
Verminderen de opbouw van plaque en gaan ontsteking van de huid tegen. - Ditranol of dithranol (andere namen: anthraline en cignoline)
Deze stoffen remmen de ongewilde groei van cellen. - Retinoïden
Retinoïden zijn een synthetische vorm van vitamine A. Bij het aanbrengen van retinoïden wordt de aanmaak van huidcellen geremd. Daarnaast helpt het bij het voorkomen van ontstekingen. - Een goede moisturizer
Een moisturizer doet psoriasis niet verdwijnen, maar helpt wel bij verlichting van symptomen zoals jeuk en een droge, gebarsten huid.
Lichttherapie
Wanneer plaatselijke behandeling met crème niet werkt, dan wordt er lichttherapie ingezet. Met natuurlijk of kunstmatig UVB licht worden de psoriasis plekken bestraald, tot wel 12 weken lang. Lichttherapie wordt vrijwel altijd gebruikt in samenhang met plaatselijke behandeling.
Medicijnen
Wanneer andere behandelmethoden niet goed werken, dan wordt medicatie voorgeschreven die oraal of via injectie gebruikt kan worden.
- Retinoïden
Kan naast plaatselijke behandeling met crème ook worden toegediend in de vorm van injectie of pilvorm. Deze vorm van retinoïden wordt gebruikt wanneer er weinig respons is op andere behandelmethoden. Retinoïden hebben een aantal vervelende bijwerkingen, zoals een koortslip en haaruitval. - Methotrexate
Verkrijgbaar in pilvorm. Onderdrukt ontstekingen en remt de productie van huidcellen. Methotrexate kan door veel mensen gebruikt worden zonder al teveel problemen, mits er een lage dosering wordt gebruikt. Een aantal bijwerkingen zijn maagpijn, verlies van eetlust en vermoeidheid. Methotrexate voor een langere periode gebruiken kan leiden tot leverschade en een verminderde productie van witte en rode bloedcellen. - Cyclosporine
Qua effectiviteit is cylosporine gelijkwaardig aan methotrexate. Het middel onderdrukt het immuunsysteem, waardoor het enkel geschikt is om kort te gebruiken.
Overwegingen bij een psoriasis behandeling
Een huisarts zal altijd kiezen voor de behandeling die het beste past bij jouw vorm van psoriasis. Start altijd met de meest milde vorm van behandelen. Dus; crème en lichttherapie. Naarmate de behandeling vordert kan er gekozen worden om zwaardere middelen in te zetten. Ernstige vormen als erythrodermische en pustulaire psoriasis hebben een ander behandelplan nodig. Vaak wordt er direct gekozen voor medicatie. Uiteindelijk is er altijd de afweging: hoe remmen we ongewilde groei van huidcellen met zo min mogelijk bijwerkingen.











